Kalp sağlığında doğru zamanda doğru müdahaleyi planlamak hayati önem taşır; bu rehberde, Triküspid Kapak Ameliyatı gerektiren durumları nasıl saptayacağımızı, ameliyat öncesi hazırlıkları adım adım nasıl yöneteceğimizi ve triküspit kapak tamiri ile kapak replasmanı arasında hangi kriterlerle karar verdiğimizi ele alıyoruz.
Eşlik eden mitral/aort kapak ve aort cerrahileriyle kombine edilen triküspit kapak ameliyatı yaklaşımlarını, uygun hastalarda uygulanabilen minimal invaziv triküspid kapak tekniklerinin avantajlarını ve operasyonun başından sonuna nasıl ilerlediğini pratik bir “nasıl yapılır” kılavuzu olarak özetliyoruz. Ayrıca triküspid kapak yetmezliği ve diğer patolojilerde iyileşme süreci, erken/uzun dönem bakım, olası riskler ve komplikasyonlar ile takip stratejilerini anlaşılır, uygulanabilir adımlarla paylaşıyoruz.
Triküspit Kapak Ameliyatına Ne Zaman İhtiyaç Duyulur?
Klinik tabloda ilerleyici sağ kalp yetmezliği, tekrarlayan ödem ve karaciğer-konjesyon bulguları varsa ve ilaç tedavisine rağmen durum düzelmiyorsa, zamanlamayı geciktirmemeliyiz. Özellikle ileri derecede triküspid kapak yetmezliği veya ciddi darlık saptandığında; sağ ventrikül genişlemesi, ritim bozukluğu ve egzersiz kapasitesinde belirgin düşüş geliştiğinde triküspit kapak ameliyatı için uygun pencerede hareket ederiz. Eşlik eden mitral/aort cerrahisi planlanıyorsa, aynı seansta triküspid kapak tamiri seçeneğini öne çıkarır, uygunsa minimal invaziv triküspid kapak yaklaşımıyla iyileşmeyi hızlandırmayı hedefleriz.
- Adım 1: Belirti-şiddetini ve günlük yaşam etkisini değerlendirelim.
- Adım 2: Görüntüleme ile kapak anatomisi ve sağ ventrikül fonksiyonunu doğrulayalım.
- Adım 3: Onarım öncelikli strateji belirleyelim; replasmanı yalnızca gerekli ise düşünelim.
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Triküspit/triküspid kapak yetmezliği ve darlığı belirtileri
- Artan halsizlik, eforla nefes darlığı, karında şişlik (asites)
- Bacaklarda ödem, boyun venlerinde dolgunluk, çarpıntı
- Gece artan idrara çıkma, iştahsızlık ve kilo değişimi
Belirtiler kalıcı ve artış eğilimindeyse, zamanlamayı erkene çekmeyi planlarız.
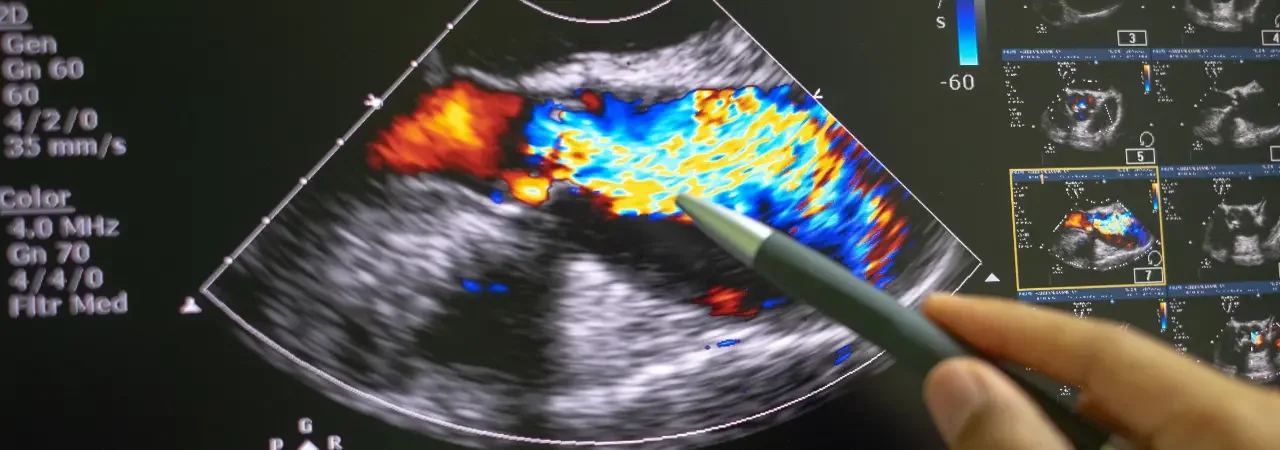
Tanı yöntemleri: EKO, kardiyak MR ve kateterizasyon
- EKO ile kapak yaprakçıkları, kaçak/darlık derecesi ve sağ ventrikül fonksiyonu ölçeriz.
- Kardiyak MR ile hacim-yük, fibrozis ve sağ kalp geometrisini netleştiririz.
- Sağ kalp kateterizasyonu ile basınçlar ve pulmoner vasküler direnç doğrulanır. Bu verilerle müdahale zamanını, işlem tipini ve eşlik eden cerrahilerle kombine planı kesinleştiririz.
Ameliyat Öncesi Hazırlık: Adım Adım Plan
Ameliyat öncesinde net, uygulanabilir ve güvenli bir yol haritası oluştururuz. Özellikle triküspit kapak ameliyatı planlanan olgularda; ileri görüntüleme, risk değerlendirmesi ve eşlik eden kapak/aort cerrahisi ihtiyacını aynı anda ele almak kritik önemdedir. Eğer endikasyonumuz triküspid kapak yetmezliği ise, olası triküspid kapak tamiri veya replasman stratejisini, cerrahi erişim ve olası minimal invaziv triküspid kapak seçeneklerine göre kişiselleştiririz.
İlaç düzenlemeleri ve eşlik eden hastalıkların optimizasyonu
- Antikoagülan/antiagreganları, kanama-tromboz dengesine göre zamanında keser veya köprüleriz.
- Diüretik, beta bloker, ACE/ARB ve ritim kontrolünü hedefe yönelik titreriz.
- Diyabet, KOAH, böbrek-karaciğer fonksiyonlarını operasyon toleransını artıracak biçimde dengeleriz.
- Enfeksiyon odağı taraması yapar, gerekirse antibiyotik profilaksisini planlarız.
- TTE/TEE, BT/koroner anjiyo, karaciğer-splenik konjesyon değerlendirmelerini tamamlarız.
Ameliyat günü için pratik kontrol listesi
- Açlık, ilaç saatleri ve onam formlarını doğrularız.
- Kan ürünleri, tip-kros ve damar yolu hazırlığını tamamlarız.
- CPAP cihazı, diş protezi, sürekli kullanılan cihaz/ilaçları etiketleriz.
- Eşlik eden mitral/atriyal septal/aort cerrahisi kombinasyonunu ekiple tekrar gözden geçiririz.
- Hasta ve yakınlarına kısa, anlaşılır bir süreç özeti sunarız.
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
İpucu: Ameliyat haftasında tüm belgeleri tek bir “hazırlık dosyası”nda toplar, randevuları ve kesme-köprüleme saatlerini bu dosyada işaretleriz; böylece akıştaki olası gecikmeleri en aza indiririz.
Cerrahi Seçenekler: Tamir mi Değişim mi?
Ameliyat kararını adım adım verirken, önceliğimiz kapak yapısını korumaktır. Bu nedenle, uygun olgularda tamiri planlar, gerekli durumlarda değişime yöneliriz. Özellikle triküspid kapak yetmezliği ağırlıkta ise, ileri görüntüleme ve intraoperatif değerlendirme ile kişiselleştirilmiş yol haritası oluştururuz. Ayrıca, eşlik eden kapak/aort cerrahisini kombine edeceksek, stratejiyi buna göre optimize ederiz. Gerektiğinde minimal invaziv triküspid kapak yaklaşımını da dahil eder, iyileşmeyi hızlandırmayı hedefleriz. Tüm süreç, hasta ve ekip arasında şeffaf bir iletişimle ilerler.
“Önce onarımı kanıtla; ancak onarım fizyolojisini ve dayanıklılığını sağlayamıyorsan değiştir.”
Triküspit kapak tamiri teknikleri ve endikasyonları
- Nasıl yaparız: Annüloplasti ringi, komissüroplasti, kordon kısaltma/transferi, perikard yamaları ile leaflet onarımı uygularız.
- Ne zaman: Primer yapısal bozukluğu olmayan, annüler dilatasyonun baskın olduğu, sağ ventrikül fonksiyonunun korunabildiği ve pulmoner hipertansiyonun kontrol edilebilir olduğu olgularda tamiri tercih ederiz.
- Pratik adımlar: TEE ile mekanizmayı sınıflandırır, ring boyutunu ölçer, gereğinde leaflet koaptasyon hattını güçlendiririz.
- Avantaj: Antikoagülasyon ihtiyacını azaltabilir; doğal hemodinami korunur.
- Not: Kompleks endokardit veya ileri leaflet destrüksiyonunda onarımın dayanıklılığı düşebilir.
Kapak değişimi: mekanik vs biyoprotez seçim kriterleri
- Mekanik: Genç yaş, uzun ömür beklentisi, iyi antikoagülasyon uyumu.
- Biyoprotez: Antikoagülasyon kontrendikasyonu, kanama riski, gebelik planı, ileri yaş.
- Sağ kalp hemodinamisi ve enfeksiyon öyküsü seçimi etkiler; sağ tarafta biyoprotez tromboz riski yönünden avantaj sağlayabilir.
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
İpuçları:
- Önce mekanizmayı tanımlayın: organik vs fonksiyonel.
- Ekip planını netleştirin: kombine kapak/aort işlemleri zamanlamasını belirleyin.
- Erken rehabilitasyon için strateji kurun: kesi seçimi ve ağrı yönetimi.
Kapsamlı bilgilendirme sürecinde triküspit kapak tamiri seçeneği ön planda olsa da, gereğinde protez seçimini net kriterlerle yaparız ve hasta tercihini sürece dahil ederiz. Son olarak, cerrahi endikasyonu belirlerken triküspit kapak ameliyatı için risk-skora dayalı, görüntüleme destekli bir algoritma uygularız.
Minimal İnvaziv Triküspit Kapak Yaklaşımları
Kılavuz odaklı ilerlerken, hastaya özel planlama yapar ve görüntüleme ile karar veririz. Böylece hem iyileşme süresini kısaltır hem de ağrıyı azaltırız. Özellikle ileri düzey triküspid kapak yetmezliği olanlarda, uygun anatomi varsa minimal invaziv triküspid kapak seçeneklerini değerlendirir, gerekiyorsa eş zamanlı mitral/aort girişimlerini de planlarız. Onarım mümkün olduğunda önceliğimiz triküspid kapak tamiridir; aksi durumda seçenekleri hasta ile birlikte tartışır, erişim yolunu optimize ederiz. Geniş kesi gerektiren klasik triküspit kapak ameliyatı yerine küçük kesiler ve kateter tabanlı çözümlerle ilerlemek hedefimizdir.
Tablo: Hangi yaklaşımı ne zaman seçeriz?
- Yaklaşım | Nasıl uygularız | Avantaj | Kime uygun
- Sağ mini torakotomi | 4–6 cm kesi, video/endo yardımı | Daha az ağrı, hızlı taburculuk | Uygun toraks anatomisi, ritim stabil
- Edge-to-edge (TriClip vb.) | Femoral ven yoluyla klips | Cerrahi dışı çözüm, kısa yatış | Yüksek cerrahi risk, ileri yaş
- Hibrit strateji | Kateter + küçük kesi | Esneklik, kombine kapak olanağı | Eşlik eden kapak/aort patolojisi
Sağ mini torakotomi ve video destekli yöntemler
- Hastayı hazırladıktan sonra sağ hemitoraksta küçük kesi açarız.
- Video/endoskop ile görüş alanını genişletir, hedef dikişleri koyarız.
- Mümkünse onarım yapar, gerekirse ring/ponksiyon tekniklerini uygularız.
- Gereken durumlarda mitral/aort müdahalelerini aynı seansta kombine ederiz.
Transkateter/edge-to-edge (TriClip vb.) uygun hasta profili
- Yüksek cerrahi risk veya frailty olanlar.
- Sağ ventrikül fonksiyonu korunmuş, koaptasyon mesafesi uygun hastalar.
- Şiddetli semptomu olan ve ilaç tedavisine rağmen dekompanse seyredenler.
- Kontrast ve damar erişimi uygun, EKO görüntü kalitesi yeterli bireyler.
Ameliyatın Adımları: Operasyon Nasıl İlerler?
Anestezi, kesi ve kardiyopulmoner bypass süreci
Ameliyat gününde süreci planlı ilerletiriz. Önce genel anesteziyi uygular, monitörizasyonu kurarız. Ardından seçtiğimiz yaklaşıma göre küçük sağ torakotomi veya sternotomi ile ilerleriz; uygun olgularda minimal invaziv triküspid kapak tekniğini tercih ederiz. Kalbi güvenle durdurmak için kardiyopulmoner bypass’ı devreye alır, miyokard korumasını sağlar ve sağ atriyuma erişiriz. Eşlik eden lezyon varsa aynı seansta mitral/atriyal fibrilasyon cerrahisi veya aort işlemlerini entegre ederiz; böylece tek seansta kapsamlı çözüm üretiriz.
- İpuçları: Kanama kontrolünü erken başlatır, ritim yönetimini proaktif takip ederiz.
- Not: Endokardit veya ileri doku hasarı beklenen olgularda materyal seçimini önceden hazırlarız.
Kapak onarımı/değişimi ve kapatma aşamaları
Kapağı değerlendirdikten sonra önceliğimiz her zaman fonksiyonel ve dayanıklı bir onarımdır. Ring anüloplasti, yaprakçık plikasyonu veya korda teknikleriyle triküspid kapak tamiri uygularız. Doku uygun değilse biyoprotez ya da mekanik replasman planlarız. Operasyon boyunca sağ ventrikül yüklenmesini minimize eder, çıkan bypass süresini kısaltmayı hedefleriz. Kapatmada hemostaz, geçici pace telleri ve ekokardiyografik doğrulama ile tamamlarız.
- Endikasyon örneği: İlerlemiş triküspid kapak yetmezliği ve dilate anülüs.
- Açıklama: Kompleks enfektif olgularda tamir yerine replasman seçebiliriz.
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Bu sistematik yaklaşım, komplikasyon riskini azaltır ve beklenen sonuçları öngörülebilir kılar. İlgili eğitim materyallerinde “triküspit kapak ameliyatı” adımlarını hasta özelinde ayrıntılandırırız.
Ameliyat Sonrası Bakım ve İyileşme
Ameliyathaneden çıktıktan sonra iyileşmeyi planlı, ölçülebilir adımlarla yönetiriz. Özellikle triküspit kapak ameliyatı sonrası ilk 72 saat, ritim takibi, sıvı dengesi ve solunum fizyoterapisi açısından kritiktir. Çoğu hastada endikasyonumuz triküspid kapak yetmezliği olduğundan, sağ kalp yükünü azaltacak stratejileri erken dönemde devreye alırız. Eğer triküspid kapak tamiri yapıldıysa, postoperatif ekokardiyografi ve iletkenlik izlemi protokolümüze göre ilerler. Ayrıca minimal invaziv triküspid kapak yaklaşımı tercih edildiyse, mobilizasyon ve taburculuk süresi genellikle kısalır.
Yoğun bakım, mobilizasyon ve taburculuk kriterleri
- İlk 6–12 saatte: hemodinami, oksijenlenme ve diürez hedeflerini doğrular, erken ekstübasyon uygularız.
- 24–48 saatte: spirometre egzersizleri, oturup yürüme ve ödem yönetimini başlatırız.
- Taburculuk için temel kriterler:
- Stabil ritim ve kan basıncı
- Ateşsizlik, iyi ağrı kontrolü
- Yara yerinde enfeksiyon bulgusu olmaması
- Basit yürüme testinde tolere edilebilir efor
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
“İlk hafta evde her gün 5–10 dakikalık 3 yürüyüş, spirometre ile saat başı 10 nefes, merdiveni yavaş ve tutunarak çıkın.”
Ağrı, yara bakımı ve antikoagülasyon yönetimi
- Ağrı: planlı analjezik saatleri, gerekirse buz uygulaması; öksürürken yastıkla sternumu destekleyelim.
- Yara: kuru tutalım, kızarıklık/akıntı/ateş varsa aynı gün bildirelim; duş için 48–72 saat kuralını izleyelim.
- Antikoagülasyon: hedef aralık (ör. INR 2.0–3.0) için haftalık kontrolle dozu ayarlarız; diyet ve ilaç etkileşimlerini netleştiririz.
- Aktivite: 6 hafta ağır kaldırmayalım; nefes egzersizlerini sürdürür, yürüyüş mesafesini kademeli artırırız.
İpucu: Akıllı saatle nabız ve ritim bildirimi açarak aritmi farkındalığını yükseltelim; ani kilo artışı (≥2 kg/3 gün) sıvı retansiyonunun uyarısıdır.
Riskler, Komplikasyonlar ve Uzun Dönem Takip
Ameliyat planlarken riskleri önden belirleyip yönetmek için sistematik ilerleriz. Özellikle sağ kalp yükü artmış olgularda, karaciğer-böbrek fonksiyonlarını ve ritmi yakından izler, kanama ve enfeksiyon profilaksisini kişiye özel düzenleriz. Endokardit riski, iletim bozuklukları ve sağ kalp yetmezliği açısından uyanık kalır; gerekirse pacing ve yoğun diürez stratejilerini uygularız. Seçenekler arasında triküspid kapak tamiri öne çıktığında doku koruyucu yaklaşım komplikasyonları azaltabilir; mekanik/bioprotez replasmanda ise antikoagülasyon yönetimini standartlaştırırız. Eşlik eden sol kapak veya aort cerrahisiyle kombine işlemlerde, hemodinamik dengeyi adım adım protokollerle sürdürürüz; erken uyarı bulgularını aileyle paylaşırız. Seçilmiş hastalarda minimal invaziv triküspid kapak yaklaşımı kanama ve ağrı riskini düşürürken, rehabilitasyonu hızlandırır.
Erken ve geç dönem komplikasyonların yönetimi
- Erken dönem: Kanama, tamponad, iletim blokları, aritmi ve akciğer komplikasyonlarını protokolle tarar, gerektiğinde yeniden müdahale veya pace desteği planlarız. Antibiyotik profilaksisini tamamlarız.
- Geç dönem: Protez dejenerasyonu, endokardit, sağ kalp yetmezliği alevlenmeleri ve tromboemboli için düzenli EKO, INR ve karaciğer-böbrek testlerini takip ederiz. Egzersizle tetiklenen semptomları kardiyopulmoner testlerle değerlendiririz.
- İpuçları: Tuz kısıtını sürdürün, diüretik dozlarını kendi başınıza değiştirmeyin, yeni ödem/dispne gelişirse beklemeden haber verin. Özellikle altta yatan triküspid kapak yetmezliği geçmişi olanlarda nüks işaretlerini erken yakalarız.
Aktiviteye dönüş, yaşam tarzı ve takip programı
- İlk 2-4 hafta: Yara bakımı, spirometre, hafif yürüyüş. Ağırlık kaldırmayın; ritim ve nabız günlüğü tutalım.
- 4-12 hafta: Kademeli kardiyak rehabilitasyon; eforla çarpıntı/ödem olursa aktiviteyi azaltalım.
- 1. ay ve sonrası: Ana sporlarınıza doktor onayıyla dönün; diş işlemleri öncesi endokardit profilaksisini unutmayın.
- Antikoagülasyon: INR hedefini bireyselleştirip diyet/ilaç etkileşimlerini eğitimle yönetiriz.
- Birlikte planlayalım: Rutin kontrol sıklığını aşağıdaki programa göre ayarlarız.
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Not: Kapsamlı hasta eğitimi ve erken bildirim, triküspit kapak ameliyatı sonrası uzun dönem sonuçları belirgin biçimde iyileştirir.