Ankara’da mitral kapak hastalıklarına yönelik bu nasıl-yapılır rehberinde, mitral kapak stenozu ve mitral kapak yetmezliği gibi durumlarda doğru tedavi seçimini adım adım açıklıyoruz; önceliğimizi, uygun hastalarda fonksiyonu koruyan mitrak kapak tamiri seçeneklerine veriyoruz. Hangi bulgularda mitral kapak ameliyatı gerektiğini, tamir ile mitral kapak değişimi arasındaki farkları ve karar sürecini klinik örneklerle netleştiriyoruz. Özellikle estetik ve iyileşme avantajları sunan minimal invaziv mitral yaklaşımları; sağ meme altından yapılan küçük kesi mitral ve kalp-akciğer makinesi desteğiyle gerçekleştirilen kapalı yöntem mitral tekniklerini, endikasyonları ve sınırlarıyla ele alıyoruz.
Mitral kapak darlığı veya yetmezliğinde ameliyat öncesi hazırlık, görüntüleme ve planlama basamaklarını pratik bir kontrol listesiyle özetlerken; ameliyat sırasında neler olacağını ve ekibin hangi karar noktalarında nasıl ilerlediğini anlaşılır biçimde aktarıyoruz. Son olarak, iyileşme sürecinin zaman çizelgesini, olası riskleri azaltmak için atılacak adımları ve Ankara’da merkez-seçimi yaparken dikkat edilmesi gereken ölçütleri paylaşarak, güvenli ve hızlı toparlanma için yol haritanızı oluşturuyoruz.
Mitral Kapak Hastalıklarını Anlamak: Darlık (Stenoz) ve Yetmezlik
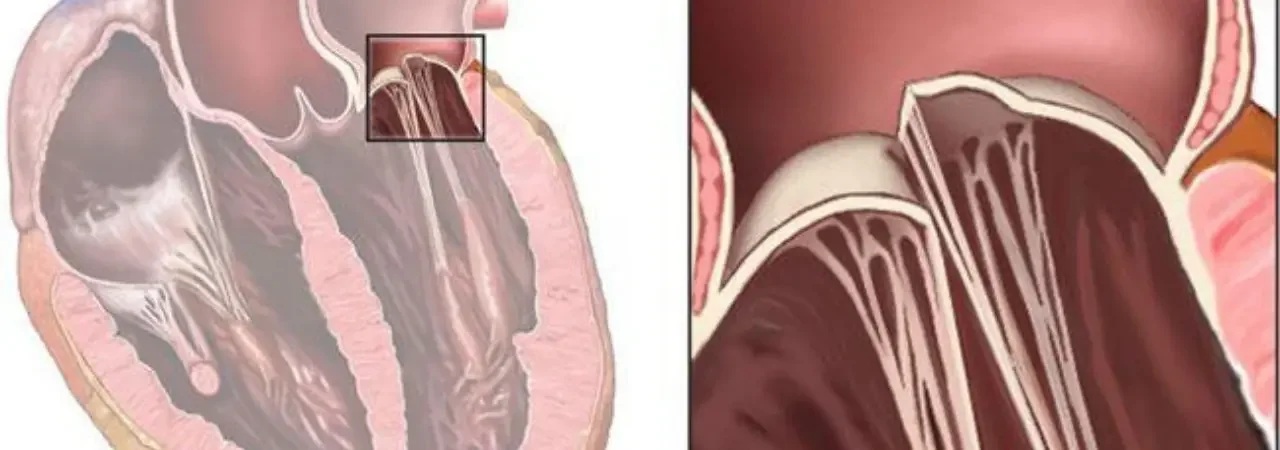
Kalbin sol tarafında yer alan mitral kapak; akciğerlerden gelen oksijenli kanın sol karıncığa düzenli ve tek yönlü geçişini sağlar. Bu yapıda oluşan darlık ve yetmezlik tablolarını doğru tanımlamak, adım adım ilerleyen bir değerlendirme ve kişiye özel bir yol haritası oluşturmak için kritik önemdedir. Bu bölümde, sorunu nasıl tespit ettiğimizi, hangi bulgulara odaklandığımızı ve sonraki aşamalara nasıl hazırlandığımızı sistematik biçimde anlatıyoruz.
Mitral kapak darlığı (mitral kapak stenozu) nedir?
Öncelikle darlık, kapak yaprakçıklarının kireçlenme, kalınlaşma veya yapışıklık nedeniyle dar bir açıklık bırakmasıyla kanın sol kulakçıktan sol karıncığa geçişini zorlaştıran bir durumdur. Çoğu zaman romatizmal geçmişe eşlik edebilir; ayrıca yaşla birlikte kalsifikasyon süreci hızlanabilir. Klinik olarak eforla nefes darlığı, çabuk yorulma, çarpıntı, öksürük ve bazen kanlı balgam görülebilir. Tanısal açıdan, darlığın derecesini belirlemek için kapak alanı (cm²), ortalama gradiyent (mmHg) ve pulmoner basınç başlıca referanslarımızdır. Böylece hem semptomlarla hem de ölçümlerle uyumlu bir şiddet sınıflaması yapar, geliş yolumuzu netleştiririz. Bu çerçevede, metin içinde özellikle vurgulamak isteriz: mitral kapak darlığı ile mitral kapak stenozu terimleri aynı klinik tabloyu tanımlar ve değerlendirme prensipleri ortaktır.
Mitral kapak yetmezliği ve tipik belirtiler
Yetmezlikte ise kapak yaprakçıkları kapanma sırasında tam sızdırmazlık sağlayamaz ve kan bir kısmıyla geriye, sol kulakçığa kaçar. Dejeneratif (miksomatöz), fonksiyonel (ventrikül genişlemesine bağlı), iskemik ya da enfektif endokardite bağlı tablolarla karşılaşabiliriz. En tipik belirtiler arasında eforla nefes darlığı, ortopne (yatarken artan nefes darlığı), gece uyanmaları, çarpıntı ve egzersiz kapasitesinde belirgin azalma bulunur. Muayenede pansistolik üfürüm, akciğerlerde konjesyon bulguları ve ritim bozukluğu (özellikle atriyal fibrilasyon) dikkat çeker. Doğru endikasyonlarda, koruyucu ve fonksiyonel yaklaşımı önceleyerek mitrak kapak tamiri seçeneğini değerlendiririz; bu sayede yapıyı korumayı ve sol ventrikül geometrisini desteklemeyi hedefleriz. Elbette olgunun anatomisine bağlı olarak bazı durumlarda alternatifler de gündeme gelebilir.
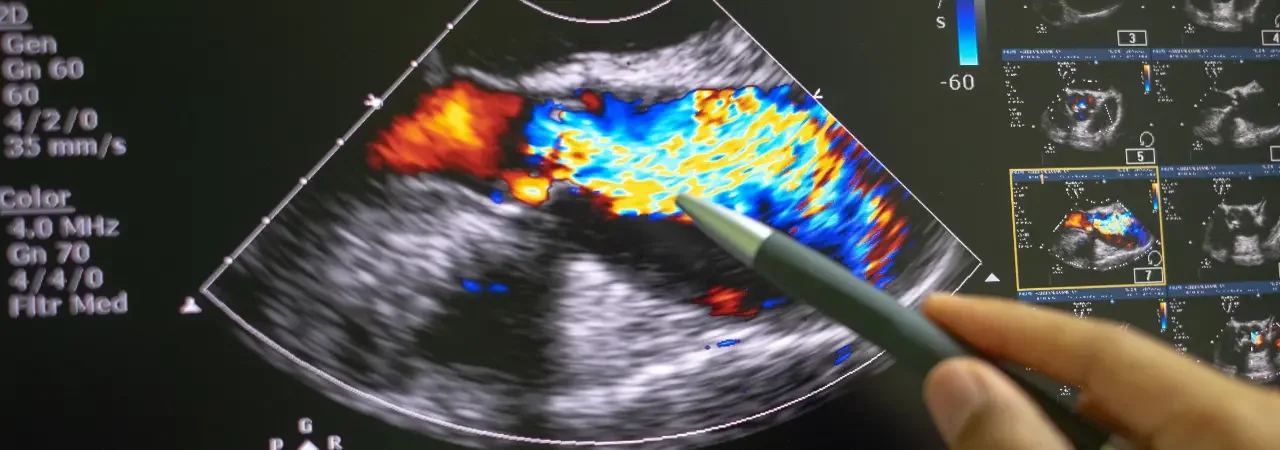
Tanıda ekokardiyografi (TTE/TEE) ve ileri görüntüleme
Tanının belkemiği transtorasik ekokardiyografidir (TTE). İlk değerlendirmede kapak yapısı, kaçak/darlık derecesi, ventrikül fonksiyonu, sol atriyum çapı ve pulmoner basınçları nicel olarak ölçeriz. Transözofageal ekokardiyografi (TEE), özellikle yaprakçık kalınlığı, kalsifikasyon yerleşimi, kordal yapı ve prolapsus/flixion ayrımında detay sağlar. Üç boyutlu ekokardiyografi, ring planlamasında ve jet yönünü anlamada bize üstün bir uzaysal kavrayış kazandırır. Ayrıca seçilmiş hastalarda kardiyak BT ile kalsifikasyonun yayılımını, MR ile regürjitasyon hacmini ve girişim planlamasını hassaslaştırırız. Bu kapsamda, ileri değerlendirme sayesinde olguya özgü bir strateji belirler; gerektiğinde minimal invaziv mitral, küçük kesi mitral veya kapalı yöntem mitral yaklaşımlarına uygunluğu önceden test ederiz. Eğer onarım anatomik olarak uygun değilse, seçenekler arasında mitral kapak değişimi de yer alabilir.
Aşağıdaki tablo, değerlendirme sürecinde temel ölçütleri ve karar sürecine etkilerini özetler:
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Sonuç olarak; sistematik bir değerlendirme ile darlık ve yetmezliğin mekanizmasını aydınlatır, ölçümlerle uyumlu bir şiddet sınıflaması yapar ve bir sonraki adım için net, kanıta dayalı bir yol planlarız. Böylelikle, hem semptom kontrolünü hem de uzun dönem kalp fonksiyonlarını korumayı amaçlayan, kişiye özgü ve adım adım ilerleyen bir yaklaşım benimseriz.
Hangi Durumlarda Mitral Kapak Ameliyatı Gerekir?
Cerrahi endikasyonlar ve kılavuzlara göre karar
Mitral kapak hastalıklarında cerrahi endikasyonları belirlerken, güncel kılavuzları ve hastanın klinik profilini birlikte değerlendiririz. Özellikle mitral kapak stenozu (yani mitral kapak darlığı) ve mitral kapak yetmezliği söz konusu olduğunda, semptomlar, ekokardiyografi bulguları ve ritim-dolaşım parametreleri belirleyicidir. Önceliğimiz, mümkünse mitrak kapak tamiri seçeneğini gündeme almak ve koruyucu stratejilerle ilerlemektir; gerek duyulursa mitral kapak değişimi değerlendirilir.
Aşağıdaki tablo, cerrahiye yönlendirmede sık kullandığımız başlıca ölçütleri özetler:
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Bu kriterleri, kişisel risk profiliyle ve ileri görüntüleme verileriyle harmanlayarak, en güvenli ve kalıcı çözümü hedefleriz. Uygun olgularda minimal invaziv mitral, küçük kesi mitral ve kapalı yöntem mitral tekniklerini ön planda planlarız.
İlaç tedavisi, balon valvüloplasti ve diğer seçenekler
Her hastaya doğrudan cerrahi planlamayız; önce tıbbi ve kateter temelli seçenekleri değerlendiririz. Örneğin, semptom kontrolü için diüretikler, ritim ve hız kontrolü için antiaritmikler ve antikoagülasyon, geçici rahatlama ve komplikasyon önleme açısından değerlidir. Bununla birlikte, mekanik sorun devam ettiği sürece ilaçlar yapısal kusuru düzeltmez; bu nedenle belirli eşikler aşıldığında cerrahi müdahale gereklidir.
Mitral darlıkta, uygun anatomi varlığında balon valvüloplasti etkili olabilir. Ancak kireçlenme, trombüs, ciddi kapak yetmezliği eşliği veya subvalvüler tutulum gibi durumlarda balon yöntemi uygun değildir; o zaman cerrahi onarım ya da gerekirse mitral kapak değişimi düşünülür. Mitral yetmezlikte ise primer hedef, kapak yaprakçıklarını ve anülusu koruyan onarıcı yaklaşımdır; kompleks vakalarda tamir yerine protez seçeneği gündeme gelebilir. Ekip olarak, olgu bazlı strateji ile en az travma, en yüksek dayanıklılık dengesini gözetiriz.
Doğru zamanlamanın önemi ve risk-yarar dengesi
Zamanlama, sonuçların kaderini belirler. Semptomlar hafifken, sol ventrikül fonksiyonları daha korunmuşken ve pulmoner basınçlar artmadan müdahale ettiğimizde, iyileşme süresi kısalır, uzun dönem kalp fonksiyonları daha iyi korunur. Bu nedenle karar verirken:
- Komorbiditeleri ve yaşa bağlı riskleri,
- Anatomik onarıma uygunluğu,
- İleri görüntüleme ile değerlendirilmiş kapak ve kordon yapısını,
- Olgunun “onarım şansı yüksek” kategoride olup olmadığını titizlikle tartarız.
Ayrıca, uygun hastalarda minimal invaziv mitral yaklaşımlar sayesinde kan kaybı, ağrı ve hastanede kalış gibi faktörleri azaltırız; bu da risk-yarar dengesini lehimize çevirir. Seçili merkezlerde uygulanan küçük kesi mitral ve kapalı yöntem mitral teknikleri, kozmetik avantajın ötesinde erken mobilizasyon ve hızlı rehabilitasyon sunar. Elbette, ileri kireçlenme, çoklu kapak hastalığı veya kompleks anatomilerde, tamirin sınırları dikkatle belirlenir; onarım olanaklı değilse, güvenli ve dayanıklı bir çözüm olarak “tamir-öncelikli” planımız kontrollü biçimde “protez” yönüne evrilebilir.
Özetle, semptomlar, objektif ölçümler ve anatomi bir araya geldiğinde, zamanında ve kişiselleştirilmiş bir planlama ile yapısal problemi kökten düzeltmeyi hedefler, gereksiz gecikmeden kaçınırız.
Mitral Kapak Tamiri mi, Mitral Kapak Değişimi mi?
Mitrak kapak tamiri: kimler için uygun, avantajlar
Sorunu doğru tanımlayarak başlarız: yaprakçıkların kapanması bozulmuş, fakat doku kalitesi korunmuş hastalar, özellikle de dejeneratif kaynaklı kaçak söz konusuysa, onarım için en uygun adaylardır. Bu kapsamda, kordaların uzaması veya kopması, anüler genişleme ya da sınırlı prolaps durumlarını hedefleyerek kademeli bir plan yaparız. Tanısal ekokardiyografi (transtorasik ve transözofageal), 3D görüntüleme ve BT ile anatomiyi ayrıntılı inceler, her bir lezyon için onarım tekniklerini (ring anuloplasti, kordal replasman, neokorda, parsiyel rezeksiyon, trikortikal sütür teknikleri) adım adım kurgularız.
Avantajları nettir: doğal kapak korunur, kan sulandırıcı ihtiyacı çoğu vakada minimaldir, sol kalp fonksiyonu daha iyi sürdürülür, enfektif endokardit riski düşer ve uzun dönem dayanıklılık, doğru seçilmiş hastalarda, literatürde yüksektir. Ayrıca, fiziksel aktiviteye dönüş süresi hızlanabilir. Bu noktada, seçime destek olan ek ölçütler arasında kapak kalsifikasyonunun sınırlı olması, anüler yapının desteklenebilirliği ve subvalvüler aparatta ağır fibroz olmaması bulunur. Vurgulamak isteriz ki, uygun hastada mitrak kapak tamiri yoluyla doku bütünlüğünü korumak, hem fonksiyonel hem de biyomekanik açıdan en fizyolojik seçenektir.
Mitral kapak değişimi gerektiren durumlar
Buna karşılık, yaygın kalsifikasyon, ciddi kısalma ve kalınlaşma, romatizmal zeminde katlanma ve hareket kısıtlılığı, onarımın güvenli ve kalıcı olmasını engelleyebilir. İşte bu tabloda mitral kapak değişimi gündeme gelir. Protez seçimini hastanın yaşı, yaşam tarzı, antikoagülasyon uygunluğu ve eşlik eden durumlara göre yaparız. Mekanik protezler uzun ömürlüdür fakat ömür boyu kan sulandırıcı gerektirir; biyoprotezler ise antikoagülasyon açısından avantajlıdır ancak daha sınırlı dayanıklılığa sahiptir. Özellikle ileri derece mitral kapak stenozu veya tekrarlayan mitral kapak darlığı bulunan ve leaflet mobilitesi kötü olan bireylerde değişim, güvenli ve öngörülebilir sonuç sunar. Onarımın başarısız olacağı öngörülen, kompleks kombinasyon lezyonlarında da değişim lehine karar veririz.
Minimal invaziv mitral yaklaşımı için aday değerlendirmesi
Seçimi yalnızca anatomi belirlemez; eşlik eden hastalıklar, göğüs duvarı yapısı, ritim bozuklukları, koroner durum ve akciğer fonksiyonu da önemlidir. Uygun hastalarda, sağ mini torakotomiyle yapılan, kanama ve ağrıyı azaltan, kozmetik olarak daha iyi sonuç veren yaklaşımları planlarız. “Kılavuz” niteliğinde bir hatırlatma: minimal yaklaşım her zaman mümkün değildir; aortada ileri kalsifikasyon, yoğun yapışıklık, acil durumlar veya karmaşık kombine girişimler, farklı yollara yönlendirebilir.
“Doğru karar, kapak anatomisini, yaşam beklentisini ve kişisel önceliklerinizi birlikte değerlendirerek verilir; hedefimiz uzun ömürlü, düşük riskli ve konforlu bir çözüm üretmektir.”
Aday seçiminde, kaçak-baskın senaryolarda mitral kapak yetmezliği için onarım öncelenirken; kalsifik ve sert yapı baskınsa, değişim daha güvenilir olabilir. Uygun profilde, minimal invaziv mitral yaklaşım ile hem onarım hem de değişimi planlayabiliriz. Ayrıca, estetik ve iyileşme konforu açısından küçük kesi mitral seçenekleri ve gerektiğinde dolaşımı güvenceye alan kapalı yöntem mitral teknikleri gündeme gelir.
Aşağıdaki özet tablo, karar sürecini sistematikleştirmemize yardımcı olur:
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Son olarak, stenoz baskın olgularda onarımla açıklık sağlanamıyorsa, değişime yöneliriz; kaçak baskın ve anatomisi elverişli olgularda ise onarımın faydası belirgindir. Her iki seçenekte de, planlamayı görüntüleme bulguları ve multidisipliner kurul değerlendirmesiyle keskinleştiririz.
Minimal İnvaziv, Küçük Kesi ve Kapalı Yöntem Mitral Cerrahisi
Mitral kapak sorunlarında önce anatomiyi koruyan, işlevi geri kazandıran yaklaşımları planlıyoruz. Bu nedenle, öncelikle onarım odaklı ilerler, uygun değilse protez seçeneklerini değerlendiririz. Özellikle mitral kapak yetmezliği ve mitral kapak stenozu gibi durumlarda, doku dostu ve hızlı iyileşmeye olanak tanıyan minimal invaziv mitral stratejileri tercih ediyoruz. Böylece göğüs kemiğini tamamen açmadan, hedefe yönelik, kanamayı ve ağrıyı azaltan bir yol izliyoruz. Uygun hasta seçimi, detaylı görüntüleme ve multidisipliner planlamayla birlikte, hem mitrak kapak tamiri hem de gereğinde mitral kapak değişimi güvenle gerçekleştirilebiliyor. Ayrıca mitral kapak darlığı bulunan olgularda, daraltıcı dokuların kontrollü serbestleştirilmesi için dar görüş değil, genişletilmiş görüntü desteği kullanıyoruz.
Kapalı yöntem mitral cerrahisi nasıl uygulanır?
Bu yaklaşımda, endoskopik kamera ve uzun şaftlı enstrümanlarla çalışırız. Adımlar sade ve sistematiktir:
- Değerlendirme: TTE/TEE ile kapak yaprakçıkları, kordalar ve kalsifikasyon haritalanır.
- Plan: Onarım mı, protez mi; biyoprotez mi, mekanik mi kararını hasta profiline göre belirleriz.
- Erişim: 3–4 küçük port ve 1 yardımcı kesiden torakoskop yerleştiririz; böylece kapalı yöntem mitral yaklaşımı net görüntü sağlar.
- Kalp-dışı dolaşım: Kasık atardamarı ve toplardamarından güvenli kanülasyon yapılır.
- Onarım/Değişim: Hedefe yönelik dikiş, anuloplasti bandı, yaprakçık plastikleri ya da protez implantasyonu uygulanır.
- Kontrol: İntraoperatif TEE ile sızıntı, gradiyen ve hareket açıklığı değerlendirilir.
- Kapanış: Drenler yerleştirilir, kozmetik dikişlerle kapatılır.
Bu yöntem; daha az ağrı, daha az transfüzyon gereksinimi ve iş/aktivitelerine hızlı dönüş avantajı sağlar.
Küçük kesi mitral (sağ mini torakotomi) tekniği
Sağ meme altından 4–6 cm’lik tek bir kesi ile çalışırız; bu, küçük kesi mitral yaklaşımının temelidir. Endoskopik büyütme sayesinde kordal yapıların korunmasına öncelik verir, mümkünse anuloplasti bandı ile kapak geometrisini yeniden şekillendiririz. Gerektiğinde, kalsifik alanları ultrasonik aspirasyonla temizler, yaprakçık onarımını mikro-dikiş teknikleriyle tamamlarız. Bu teknik:
- Kozmetik olarak daha iyi sonuç verir.
- Solunum fonksiyonlarını daha az etkiler.
- Erken mobilizasyonu kolaylaştırır.
Hastalar genellikle aynı gün içinde oturur, ertesi gün kontrollü yürüme protokolüne başlarız. Nefes egzersizleri ve öksürük kontrolü için fizyoterapiyi rutine alırız.
Minimal invaziv ve klasik sternotomi farkları
Aşağıdaki tabloda, hasta deneyimini doğrudan etkileyen ana başlıkları özetledik:
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Özetle, minimal erişim sayesinde doku hasarını azaltırken, onarım kalitesinden ödün vermeyiz. İş akışımızda görüntü kılavuzluğunu, titiz hemostazı ve yapı koruyucu teknikleri standartlaştırır; böylece hasta güvenliği ve fonksiyonel sonuçları birlikte maksimize ederiz. Ayrıca uygun vakalarda, kapak fonksiyon testlerini intraoperatif tamamlayıp, gereksiz revizyon gereksinimini önleriz. Bu bütüncül yaklaşım, hızlı iyileşme ve kalıcı performans hedefimizi destekler.
Ameliyat Öncesi Hazırlık ve Planlama
Amaca yönelik bir hazırlık, hem güvenliği artırır hem de iyileşme süresini kısaltır. Bu nedenle Ankara’daki ekibimizle, adım adım ilerleyen bir plan uygular, her aşamada veriye dayalı kararlar veririz. Özellikle mitrak kapak tamiri planlanan olgularda, doğru hasta seçimi ve doğru teknik belirleme belirleyicidir. Ayrıca mitral kapak yetmezliği ve mitral kapak stenozu gibi özgül durumlarda, uygulanacak stratejiyi en baştan netleştiririz. Aşağıdaki rehber, cerrahiye giden yolda neleri, nasıl ve hangi sırayla yapacağımızı açıklar.
Kapsamlı kardiyak değerlendirme ve görüntüleme planı
Öncelikle, kapsamlı bir klinik değerlendirme ve görüntüleme takvimi oluştururuz. Ekokardiyografi (TTE/TEE) ile kapak anatomisini, kalsifikasyon alanlarını ve kordon/papiller yapıları detaylandırır; BT anjiyografi ile aortik kavis, femoral damar çapları ve torasik yapıların uygunluğunu doğrularız. Özellikle minimal invaziv mitral strateji düşündüğümüzde, göğüs duvarı yapısı ve damar erişimi kritik hale gelir. Kapak yaprakçıklarının onarıma uygunluğunu, jet yönünü ve olası ring boyutlarını önceden simüle eder; gerekirse kardiyak MR ile fibrozis ve ventrikül fonksiyonunu inceleriz. Böylece, onarım olasılığı yüksek vakaları güvenle planlayabilir, küçük kesi mitral yaklaşımının uygulanabilirliğini netleştiririz.
İpuçları:
- Önce hedefi belirleyip, sonra tetkiki seçiyoruz. Gereksiz testlerden kaçınıyor, karar mekanizmasını hızlandırıyoruz.
- Her görüntü bir soruyu yanıtlamalı. Örneğin, ring boyutu kararsızsa TEE ile ölçümü tekrarlıyoruz.
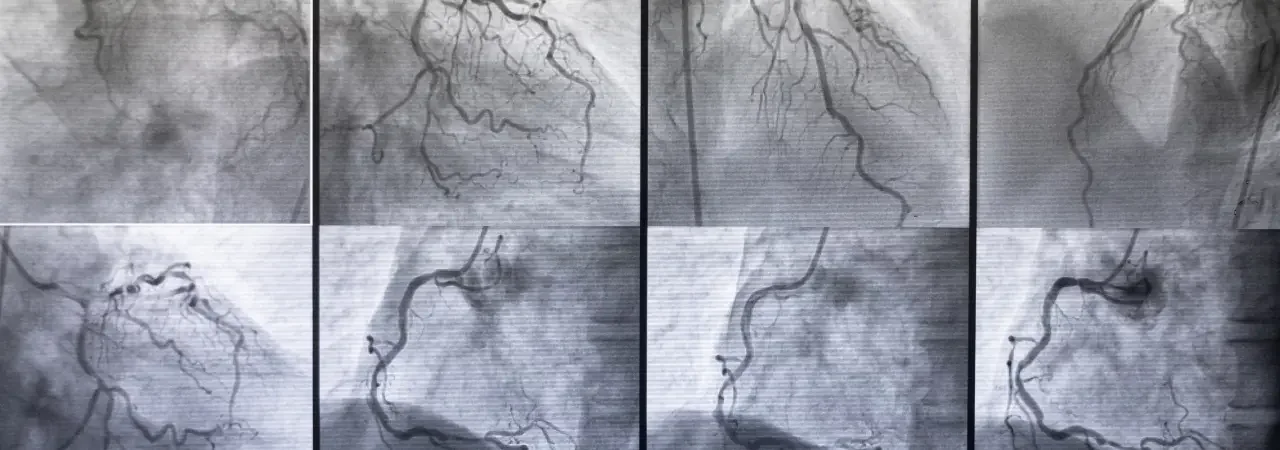
Anestezi, ritim ve koroner risklerinin yönetimi
Başarılı bir plan; anestezi, ritim ve kardiyovasküler riskleri birlikte ele alır. Preop anestezi değerlendirmesinde havayolu yönetimini, akciğer kapasitesini ve ağrı protokolünü paylaşırız. Atriyal fibrilasyon geçmişi olanlarda ritim kontrol stratejisini, beta bloker veya amiodaron gereksinimini belirler; gerekirse ablasyon eklemini planlarız. Koroner risk için işlevsel testler veya koroner BT/anjiyografi kullanır, eşlik eden darlık saptanırsa eşzamanlı veya aşamalı müdahale kararı veririz. Bu süreç, kapalı yöntem mitral ve torakoskopik yaklaşımlarda hemodinamik stabiliteyi artırır; perfüzyon ve cross-clamp stratejilerini önceden tasarlamamızı sağlar.
Kan sulandırıcı düzeni, enfeksiyon ve hastane süreci
Antikoagülan ve antiagregan yönetimini günü gününe planlarız. Varfarin kullananlarda hedef INR’yi güvenli aralığa indirir, köprüleme gerekiyorsa düşük molekül ağırlıklı heparin takvimini yazarız. DOAC kullananlarda, böbrek fonksiyonuna göre kesme zamanını belirleriz. Enfeksiyon önleme için diş sağlığı taraması, cilt lezyonlarının tedavisi ve nazal taşıyıcılık eradikasyonu uygular; antibiyotik profilaksisini rehberlere göre başlatırız. Aynı zamanda, hastaneye yatış, yoğun bakım süreci, dren ve kateter yönetimi, mobilizasyon hedefleri ve beslenme programını aileyle birlikte önceden konuşuruz. Onarım şansı düşük olgularda, mitral kapak darlığı ve ileri kalsifikasyon nedeniyle mitral kapak değişimi planı gündeme gelebilir; onarım olası ise mitral kapak yetmezliği odaklı onarım tekniklerini öncelikleriz.
Aşağıdaki tablo, hazırlık sürecindeki kilit adımları bir bakışta özetler:
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Son olarak, onarım-fiksasyon stratejisinde seçici davranırız: Uygun vakalarda onarımı önceler, böylece protez gereksinimini azaltırız; gerekirse kararımızı ameliyathanede TEE bulgularıyla güncelleriz. Bu yaklaşım, küçük kesi mitral ve kapalı yöntem mitral teknikleriyle birleştiğinde daha az ağrı, daha kısa hastanede kalış ve daha hızlı dönüş sağlar; karmaşık vakalarda ise onarım ile değişim arasında dengeli ve kanıta dayalı bir seçim yapmamıza olanak verir.
Mitral Kapak Ameliyatı Adımları: Operasyon Sırasında Ne Olur?
Kardiyopulmoner bypass ve cerrahi erişim
Operasyon odasına alındığımızda ilk adım, güvenli anestezi ve sürekli görüntüleme ile süreci kontrol altına almaktır. Ardından transözofageal ekokardiyografi (TEE) ile kapağın hareketini ve kaçağın/darlığın şiddetini doğrular, planı son kez netleştiririz. Erişim, olgunun özelliklerine göre belirlenir. Uygun hastalarda göğüs ön duvarını tamamen açmadan, sağ mini torakotomi ile ilerleriz; bu yaklaşım, özellikle küçük kesi mitral ve kapalı yöntem mitral seçenekleri kapsamında yer alır ve kanamayı, ağrıyı, iyileşme süresini azaltmayı hedefler.
Kardiyopulmoner bypass (CPB) için genellikle femoral arter ve ven üzerinden kanülasyon yapar, kalbi geçici olarak durdurmak üzere kardiyopleji uygularız. Bu sayede görüş alanı berraklaşır ve dikişleri milimetrik hassasiyetle koyabiliriz. Elbette minimal invaziv mitral erişimde enstrümantasyon farklıdır; uzun saplı aletler, yüksek çözünürlüklü kamera ve CO2 insüflasyonu ile güvenli çalışma alanı oluşturur, kapak yaprakçıklarına ve kordonlara zarar vermeden ilerleriz.
“Operasyon sırasında hedefimiz, kapağın özgün anatomisini koruyarak dayanıklı bir onarım elde etmek; böylece hastayı gereksiz protez risklerinden uzak tutmaktır.”
Onarım teknikleri: anuloplasti ring, kordal replasman, leaflet onarımı
Adım adım ilerleriz:
- Önce kapak çevresi (anulus) ölçülür, uygunsa anuloplasti ring seçeriz. Bu ring, dilate anulusun boyutunu normalize eder ve yeniden şekillendirir.
- Ardından kısalmış, uzamış veya kopmuş kordonlar (kordae) için ePTFE materyal ile kordal replasman yaparız; hedef, yaprakçığın koaptasyon hattını ideal konuma getirmektir.
- Leaflet onarımında üçgen rezeksiyon, slayding plasti, perikard yamalı augmentasyon gibi teknikleri endikasyona göre uygularız.
- mitral kapak darlığı ve mitral kapak stenozu baskınsa kalsifik komissürlere komissürotomi yapılır, kalsifikasyon dikkatle temizlenir.
- Yetmeyenin baskın olduğu olgularda koaptasyon yüzeyini artırmaya ve jet yönünü düzeltmeye öncelik veririz; bu bağlamda mitral kapak yetmezliği için ring + kordal yaklaşım çoğu zaman kalıcı sonuç verir.
Bazı durumlarda onarım olanaksızsa, hastanın yaşı, ritim durumu ve eşlik eden patolojilere göre biyoprotez ya da mekanik seçenek düşünür, nadiren de olsa mitral kapak değişimi yoluna gideriz. Birincil hedefimiz ise her zaman mitrak kapak tamiri ile özgün dokuyu korumaktır.
Başarı ölçütleri, operasyon süresi ve intraoperatif değerlendirme
Başarıyı anında ölçeriz. Kros-klemp kaldırıldıktan sonra TEE ile rezidüel kaçak, gradiyen, koaptasyon yüksekliği ve ring boyutunun uyumu değerlendirilir. İdeal olarak:
- Rezidüel kaçak yok ya da trivial düzeydedir.
- Ortalama transmitral gradiyen düşük ve akım pürüzsüzdür.
- Subvalvüler aparat simetrik çalışır, sol ventrikül fonksiyonu korunur.
Operasyon süresi; anatominin zorluğu, kalsifikasyon derecesi ve eşlik eden girişimlere göre değişir. Genel çerçevede CPB ve kros-klemp sürelerini kısa tutmaya çalışırız; bu, erken toparlanma ve daha az komplikasyonla ilişkilidir.
Aşağıdaki karşılaştırma, erişim tercihinin operasyon akışına etkisini pratikçe özetler:
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Son olarak, onarım stabilizasyonu için tüm dikiş hatlarını tekrar gözden geçirir, hemostazı titizlikle sağlar ve drenleri uygun konuma yerleştiririz. Bu disiplinli kontrol listesi yaklaşımı, hem güvenliği artırır hem de sonuçları öngörülebilir kılar.
Ameliyat Sonrası İyileşme, Olası Riskler ve Ankara’da Merkez Seçimi
Yoğun bakım, ağrı kontrolü ve taburculuk kriterleri
Operasyondan sonra ilk durak genellikle yoğun bakımdır. Burada ilk 12–24 saat boyunca solunum, kan basıncı, ritim ve idrar çıkışı gibi temel parametreleri yakından izleriz. Solunum cihazından ayrılmayı hızlandırmak için erken dönemde solunum egzersizlerine başlatır, spirometre kullanımını öğretiriz. Ağrı kontrolünde çoklu yaklaşımı tercih ederiz: bölgesel analjezi, intravenöz ağrı kesiciler ve gerekirse oral ilaç geçişi ile hareket sırasında ağrıyı en aza indiririz. Özellikle küçük kesi mitral ve kapalı yöntem mitral teknikleri kullanıldığında, ağrı düzeyi belirgin şekilde azalır ve mobilizasyon daha erkene çekilebilir.
Taburculuk için net kriterlerimiz vardır: stabil ritim, akciğer grafisinde yeterli açılım, drenajın kabul edilebilir düzeye inmesi, eforla oksijenlenmenin korunması, kontrol ekokardiyografisinde onarımın yeterliliği ve kesi yerinde enfeksiyon bulgusu olmaması. Kılavuzlara uygun antikoagülasyon yönetimini, işlem tipine göre (örneğin mitrak kapak tamiri ya da mitral kapak değişimi) kişiselleştiririz. Ayrıca, minimal invaziv mitral yaklaşımla merdiven inip çıkma, günlük bakım ve iş dönüş planını, mesleğe göre basamaklandırılmış bir programla sunarız.
İlk hafta evde uyulacak temel noktalar:
- Günde en az 5–6 kez derin nefes egzersizi ve yürüme.
- Kesi bakımı için kuru-güvenli pansuman, kızarıklık/akıntı takibi.
- İlaç saatlerine uyum; antikoagülasyon için INR/anti-Xa kontrolleri.
- Diyette tuz kısıtlaması ve yeterli protein alımı.
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Komplikasyonlar: kanama, ritim bozukluğu, tekrar ameliyat olasılığı
Erken dönemde en sık izlediğimiz durum kanama ve ritim değişiklikleridir. Kanama riskini azaltmak için drenajı saatlik izler, hemoglobin ve koagülasyon parametrelerini sık değerlendiririz; gerekirse kan ürünleri ve pıhtılaşma düzenleyicileri planlı şekilde uygularız. Ritim bozuklukları içinde en sık tablo atriyal fibrilasyondur; elektrolit dengesi, beta-bloker ve gerektiğinde amiodaron ile çoğu olguda kontrol sağlarız. Nadir de olsa, işlevsel yetersizlik veya ciddi leak durumlarında tekrar girişim gündeme gelebilir; karar verirken ekokardiyografi, TEE ve klinik durum birlikte değerlendirilir.
Aşağıdaki tablo, olası durumlar ve ilk adımlar için pratik bir özettir:
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Uzun dönemde; düzenli kontrol ekokardiyografileri ile mitral kapak darlığı veya kalıntı yetersizlik açısından takip yapar, egzersiz toleransı üzerinden tedaviyi optimize ederiz. Özellikle mitral kapak stenozu ve mitral kapak yetmezliği öyküsü olanlarda yaşam tarzı ve ilaç uyumu, yeniden sorun gelişmesini önlemede kritik önemdedir.
Ankara’da mitral kapak ameliyatı için merkez ve cerrah seçme rehberi
Başarılı bir sonuç için doğru ekibi ve kurumu seçmek kadar, süreci nasıl yöneteceğimizi bilmek de önemlidir. Ankara’da seçim yaparken şu adımları öneririz:
- Deneyim ve hacim: Yıllık vaka sayısı, onarım oranı ve özellikle minimal invaziv deneyimi sorun.
- Görüntüleme altyapısı: Gelişmiş TEE, 3D ekokardiyografi ve perfüzyon ekibinin standartları hakkında net bilgi alın.
- ERAS protokolleri: Erken mobilizasyon, multimodal analjezi ve akciğer rehabilitasyonu protokollerinin yazılı olup olmadığını teyit edin.
- Enfeksiyon ve yeniden girişim oranları: Kurumsal kalite göstergelerini talep edin.
- Kalp ekibi yaklaşımı: Kardiyoloji, anestezi ve cerrahi ekiplerin ortak değerlendirme toplantıları düzenli mi?
- İletişim ve eğitim: Taburculuk eğitimi, evde bakım yönergeleri, 7/24 erişim hattı bulunuyor mu?
Ayrıca, onarım önceliğini vurgulayan bir strateji isteyin ve gerekirse ikinci görüş talep edin. Unutmayalım, uygun olgularda onarım; doku korunumu, hemodinamik üstünlük ve daha sürdürülebilir bir iyileşme sağlar. Bu kapsamda, merkezin onarım konusundaki teknik yelpazesini ve robotik, torakoskopik ya da mini-torakotomi gibi seçenekleri ayrıntılı biçimde konuşmak, uzun dönem başarınızı doğrudan etkiler.